Primär skleroserande kolangit (PSC) är en kronisk sjukdom av okänd orsak, vilket leder till kolestas. Vilka är symtomen på primär skleroserande kolangit och hur behandlas den?
Primär skleroserande kolangit (Cholangitis Scleroticans Primaria, PSC) är en kronisk sjukdom med okänd etiologi. Det antas orsakas av en immunmekanism.
Förekomsten av PSC är cirka 1 till 5 per 100 000 personer per år, det är vanligare hos män än hos kvinnor, och toppincidensen är mellan 30 och 50 år.
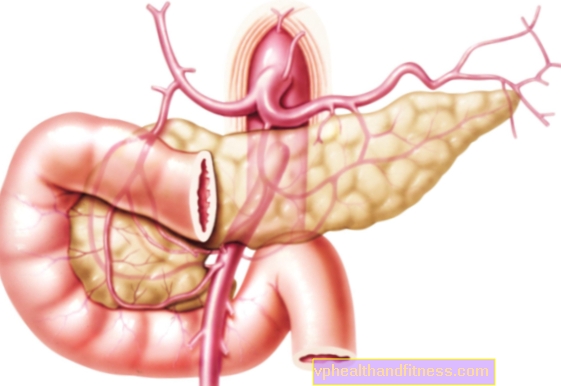
Detta kan indikeras genom associering av PSC med ulcerös kolit, närvaron av vissa alleler i HLA-DR-systemet och antikroppar mot cytoplasman hos neutrofiler med perinukleär lokalisering (p-ANCA). Primär skleroserande kolangit kännetecknas av progressiv fibros och förstörelse av olika storlekar av extrahepatiska och intrahepatiska gallgångar, vilket leder till alternerande förträngning och utvidgning och därmed kolestas.
Primär skleroserande kolangit: symtom
Sjukdomens uppkomst är vanligtvis asymptomatisk och diagnosen är slumpmässig, baserat på laboratorietester - i detta fall kroniskt förhöjda nivåer av alkaliskt fosfatas och GGTP. Hos vissa patienter är plötslig symtom möjlig. De är associerade med utvecklingen av infektionsinducerad akut kolangit, vilket är en komplikation av asymptomatisk gallstopp. Patienter klagar sedan på feber, ömhet i den övre högra kvadranten i buken och ibland gulsot.
Senare i sjukdomen finns en känsla av progressiv trötthet, klåda i huden, kronisk gulsot, lite karakteristisk epigastrisk smärta eller viktminskning. Utvecklingen av levercirros är en följd av den progressiva gallförlusten som ett resultat av den inflammatoriska processen. I slutfasen av sjukdomen kan intraepitelial neoplasma i gallgångarna utvecklas, vilket föregår utvecklingen av gallär epitelcancer. Risken för att utveckla denna cancer är 10-15% och den genomsnittliga tiden från diagnos till malignitet är 5 år.
Det är särskilt viktigt att ulcerös kolit samexisterar i nästan tre fjärdedelar av patienterna, och andra medföljande sjukdomar kan vara retroperitoneal fibros, immunbristsyndrom och pankreatit.
Läs också: Gallstenar - symtom, tester, behandling Cancer i gallgångarna: prognos. Cancerorsaker, symtom, behandling ... Inflammation i gallgångarna (kanaler) - orsaker, symtom, behandlingPSC: diagnos och differentiering
Först föreslås en ultraljudsundersökning av levern för att differentiera typen av gulsot och för att bestämma dess anatomiska bas. Undersökningen visar utvidgade och / eller icke expanderade gallgångar, främst intrahepatiska med förtjockade väggar.
Diagnosen av PSC görs på grundval av den kliniska bilden samt avbildning och laboratorietester.
Viss diagnos möjliggörs genom endoskopisk retrograd kolangiopankreatografi (ERCP) eller magnetisk resonanskolangiopankreatografi (MRCP), som visar alternerande förträngning och utvidgning av gallvägarna. Dessutom kan MRCP visa förtjockning av gallväggarna. Båda testerna möjliggör differentiering av förändringar relaterade till förloppet av obstruktiv kolangit - gallcystor. Oftast är det en cysta av den vanliga gallgången eller Carolis sjukdom, dvs. segmentförlängningar av gallgångarna (så kallade pseudocyster), ofta fyllda med gallavlagringar.
Karaktäristiskt i laboratoriestudier är ökad aktivitet av GGTP och alkaliskt fosfatas. Antikroppar mot neutrofilcytoplasman hos ANCA, som visar perinukleär fluorescens (p-ANCA) eller atypisk (x-ANCA) kan också hittas hos de flesta patienter.
Dessutom kan en mikroskopisk undersökning av leverbiopsi (material som samlas in under biopsi) utföras, vilket visar fibros runt gallvägarna, inflammatorisk infiltration i portalutrymmen och spridning av gallgångarna.
PSC: Behandling och prognos
Man bör komma ihåg att farmakologisk behandling av PSC vanligtvis är otillfredsställande. Användningen av ursodeoxikolsyra hjälper till att förbättra patientens kliniska tillstånd och att normalisera kolestasens laboratorieparametrar. Det minskar också risken att utveckla cancer från gallepitel.
I händelse av en gallvägsinfektion används antibiotika.
Gallaobstruktion kan ibland behandlas med kirurgisk bypassanastomos eller endoskopisk insättning av stentar. Man bör dock komma ihåg att sådana behandlingar kan begränsa möjligheten till en lyckad levertransplantation, vilket är det enda sättet att bota det.
Den genomsnittliga överlevnadstiden för en patient som inte har genomgått levertransplantation är cirka 10-20 år.