Melanom är en hudcancer som fortfarande är svår att behandla effektivt. Den viktigaste rollen i kampen mot den spelas av förebyggande och tidig diagnos av sjukdomen, vilket avsevärt ökar risken för botemedel. Vilka är symtomen på melanom? Hur behandlas det?
Innehållsförteckning
- Melanom: riskfaktorer
- Melanom: symtom
- Melanom: typer
- Melanom: diagnos
- Melanom: steg
- Melanom: behandling
- Spridt (generaliserat) kutant melanom: behandling
- Melanom: adjuvant terapi
- Melanom: prognos
Melanom (malignt melanom, latin. melanom malignum) är en cancer i huden, slemhinnan eller ögonskinnet i ögat som härrör från melanocyter. I motsats till vad många tror, uppstår de flesta melanom, även hos patienter med flera mol, de novo, dvs inte på grundval av en existerande pigmenterad nevus utan på frisk hud.
Specialister varnar för att förekomsten av melanom ökar systematiskt över hela världen - det finns en årlig ökning av förekomsten av denna cancer med 3-7 procent (i Polen 2,6 procent för män och 4,4 procent för kvinnor). Naturligtvis beror detta delvis på större detekterbarhet och allmänhetens medvetenhet, men det är sannolikt också relaterat till ökad exponering för naturlig och artificiell ultraviolett strålning.
Melanom är en högkvalitativ neoplasma - den kan metastasera till närliggande lymfkörtlar och avlägsna metastaser (t.ex. till andra områden i huden, lungorna, levern).
Det är en systematisk ökning av sjukdomen och dödligheten av melanom i Polen. Under de senaste tio åren har det skett en ökning med 74% i nya fall av melanom. I vårt land lider 3,5 tusen människor av melanom varje år. människor, med cirka 40 procent av alla fall av denna cancer som upptäcks av allmänläkare.
Det är möjligt att melanom är fjärde i Polen när det gäller cancerincidens, med det europeiska genomsnittet på 6: e plats. Tyvärr dör nästan hälften av patienterna för att de söker specialisthjälp för sent.
Området där melanom förekommer är relaterat till ålder. Hos unga människor förekommer det vanligtvis på bröstet (män) eller underbenen (kvinnor). Hos äldre är det vanligast i ansiktet. Melanom i bagageutrymmet når sin topp under det femte och sjätte decenniet av livet och i huvudet och nacken under det åttonde decenniet.
Friska människor under 40 år som inte har några störande mullvad bör testa sin hud vart tredje år. Äldre varje år. Om någon har många födelsemärken bör de kontrolleras var tredje månad.
Melanom är en cancer som fortfarande är svår att behandla effektivt. Därför är den viktigaste rollen i kampen mot det förebyggande och tidig diagnos av hudsjukdom. Om sjukdomen diagnostiseras tidigt är risken för bot mycket bra. Tyvärr finns det tillfällen när sjukdomen kommer tillbaka, vilket ofta tyder på att botemedlet var uppenbart.
Risken och tiden för uppkomsten av melanommetastaser beror på tjockleken på den primära tumören. Om tumören är <1,5 mm tjock utvecklar hälften av patienterna metastaser inom 26 månader. Om tjockleken är> 4 mm kommer hälften av patienterna att utveckla metastaser inom tio månader. Melanom som kommer från linsfläckar och sprider sig ytligt har den bästa prognosen, den värsta - nodulär, färglös och de som utvecklas under graviditet och puerperium.
Patienternas prognos försämras i avancerade former av melanom - 5 års överlevnadsnivåer i Europa varierar, beroende på källa, från 41% till 71% i det regionala stadiet och från 9% till 28% i det allmänna stadiet.
Melanom: riskfaktorer
De flesta melanom, även hos patienter med flera mol, uppstår de novo, dvs inte på grundval av en redan existerande pigmenterad nevus utan på frisk hud.
Endast 25-40 procent av melanom utvecklas i kombination med en melanocytisk nevus. Det uppskattas dock att personer med mer än 50 melanocytiska nevier har en femfaldig ökning av melanomrisken jämfört med personer med mindre än 10 mol.
Solskyddsmedel skyddar inte mot melanom, men paradoxalt nog ökar de risken för dess utseende på grund av att de ökar exponeringstiden för strålning.
De faktorer som bidrar till förekomsten av melanom inkluderar:
- överdriven exponering för UVA- och UVB-strålning, både sol och konstgjord (solarium)
- hög kumulativ exponering för solen, solbränna i barndomen och tonåren
- ålder och kön - kvinnor är mer utsatta och risken ökar med åldern
- ljus hudfenotyp - ljus hudton, ljus färg på hår och ögon, förekomst av fräknar, lätt solbränna
- förekomsten av melanom hos släktingar av första och andra graden
- tidigare förekomst av melanom hos samma patient - cirka 5-10 procent av personer med tidigare melanom kommer att utveckla det igen
- förekomsten av annan icke-melanom hudcancer, inklusive basalcellscancer, skivepitelcancer
- syndrom av dysplastiska mol
- ett stort antal pigmenterade (melanocytiska) nevi och stora medfödda pigmenterade nevi
- pergamentläder (xeroderma pigmentosum) - 100 gånger ökad risk
- hög socioekonomisk status
- immunsuppression och organtransplantation
- iatrogen exponering för ultraviolett strålning med psoralen - fotokemoterapi (PUVA)
- eventuellt joniserande strålning
Melanom: symtom
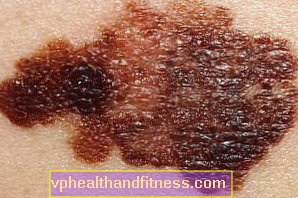
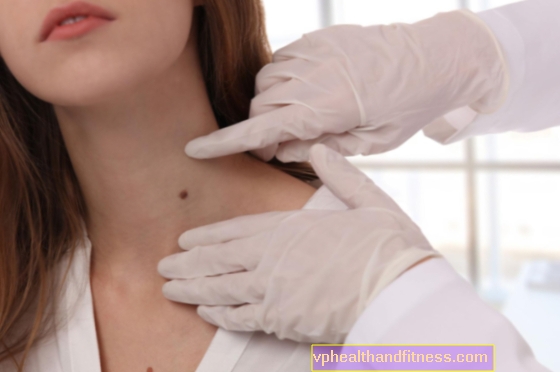
Först och främst bör varje förändring av redan befintliga födelsemärken - pigmenterad mörk, blå, blåaktig, svart och även färglös - orsaka oro. Samråd med en läkare (onkolog, onkologkirurg, hudläkare) bör föranledas av bland annat:
- förtjockning
- rodnad runt födelsemärket
- klåda
- blödning
- förstoring
- färgförändringar
- formförändring
Sådana förändringar i nevus som väcker onkologisk oro hänvisas till av specialister med förkortningen ABCD, där:
- A (från engelska assymetri) är asymmetri och ändrar födelsemärkets form från rund till asymmetrisk
- B (från. gräns) är grova eller taggiga
- C (från engelska Färg) är en färg, dvs. en färgförändring, t.ex. mörkare, ljusare eller olika färger på en stigma
- D (från engelska diameter) är storlek - alla födelsemärken som är större än 6 mm i diameter bör undersökas noggrant
Ibland ingår ytterligare ett symptom i ABCD-systemet: E (elevation) - förstärker ytan över nivån för den omgivande epidermis.
Hur känner man igen melanom?
När det gäller melanom beror prognosen på den kliniska typen, djupet av hudinfiltration och den viktigaste faktorn - tjockleken på lesionen (infiltrationsdjup enligt Breslow).
Det bör tilläggas att tunna melanom (<1 mm i tjocklek enligt Breslow) inte bildar en påtaglig förtjockning jämfört med normal hud i närheten av lesionen. Nyligen har det föreslagits att förstoring av lesionens diameter (förlängning eller utveckling) är viktigare än förstärkningen av den primära lesionen.
Om du märker några störande förändringar, kontakta en hudläkare - tyvärr krävs remiss. Om födelsemärket börjar klia, skala, blöda eller sippra från det kan du gå direkt till närmaste cancerklinik - då behövs ingen remiss.
>>> Ta frågesporten för att se om du löper risk för melanom
Melanom kan, även om det mycket sällan, åtföljas av paraneoplastiska syndrom:
- hud - dermatomyosit, vitiligo, systemisk sklerodermi, paraneoplastisk pemphigus, melanos, acanthosis nigricans
- okulär - melanomrelaterad retinopati ( melanomassocierad retinopati)
- hematologisk - leukemisk reaktion, eosinofili, neutropeni
- metabolisk - hyperkalcemi, Cushings syndrom, hypertrofisk artros
- neurologisk - kronisk demyeliniserande polyneuropati
Melanom: typer
Det finns 40 typer av denna cancer under namnet "melanom". Hos 60 procent av dem är tumörens genotyp känd, vilket gör det möjligt för läkare att välja den mest effektiva formen av terapi. Specialister skiljer följande typer av melanom (WHO-klassificering):
- ytlig spridning av melanom (SSM, ytlig spridning av melanom) - förekommer oftast, det uppskattas att det står för cirka 60 procent av fallen
- melanom som förekommer i en linsfläck (en ljusbrun hudförändring) som kallas lentiginal melanom (LMN, lentigo malignt melanom) - det uppskattas utgöra upp till 20 procent av fallen, relativt milda, utvecklas under många år, främst hos äldre; utgångspunkten är platta fläckar av kaffe och mjölkfärg, med oregelbundna konturer och ojämn fördelning av färgämnet, en diameter på flera till flera dussin millimeter, främst i ansiktet och på exponerade platser, det första symptomet på malignitet är bildandet av påtagliga knölar
- nodulärt melanom (NM, nodulärt melanom) - det uppskattas vara cirka 5 procent av fallen, det är en missfärgad, snabbt växande nodul som sår, utvecklas främst på huvud, rygg och nacke, är vanligare hos män, metastaserar ganska snabbt, 5-års överlevnadsperioden är (trots behandling) cirka 30 procent
- melanom i avlägsna delar av armar och ben, subungual, subungual lem melanom (ALM, akral lentiginous melanom)
- blå nevus melanom melanom som härrör från blå naevus)
- Melanom från födelsemärken (födelsemärken) melanom som uppstår i en jätte medfödd naevus)
- mol-liknande melanom naevoid melanom)
Melanom: diagnos
Det viktigaste är självkontroll av huden - när någon av förändringarna i ABCD (E) inträffar måste du träffa en läkare. Inledande bedömning utförs med ett dermatoskop - en optisk enhet som visualiserar djupare förändringar i födelsemärket. Om melanom misstänks, tar läkaren bort hela nevus med en marginal av frisk hud, och det borttagna fragmentet skickas in för histopatologisk undersökning, som bestämmer typen av den sjuka vävnaden och svårighetsgraden av sjukdomen.
En annan undersökning är så kallad ultraljud. regionalt lymfatiskt område, som visar om det inte finns några metastaser i noderna. När testet inte ger ett tydligt svar tas sentinelnoden bort - den första lymfkörteln på lymfkärlens väg från tumören till lymfsystemet.
Ytterligare tester för att bedöma utvecklingen av melanom inkluderar:
- grundläggande blodprov (fullständigt blodtal, leverprover, aktivitet av laktatdehydrogenas - LDH)
- Röntgen på bröstet i bakre främre och laterala vyer
- ultraljud i buken
- eventuellt ultraljud av regionala lymfkörtlar
Utökad diagnostik - CT- eller PET-undersökningar - utförs hos patienter som diagnostiserats med hudmelanom i stadium III (speciellt i närvaro av kliniska lymfkörtelmetastaser) eller isolerade metastaser till avlägsna organ, medan det i fallet med metastaser av inguinal lymfkörtel rekommenderas en CT-undersökning av bäckenet. .
Hos patienter med metastaser av melanom till lymfkörtlarna eller huden från ett okänt primärt ställe letas alla befintliga (eller tidigare avlägsnade utan histopatologisk undersökning) primär lesion (särskilt i hårbotten, slemhinnor).
Melanom: steg
Steget för melanom ges i TNM-klassificeringen:
- T - primärt fokus, dvs. hudskador
- N - indikerar närvaron av lymfkörtelmetastaser
- M - definierar förekomsten av metastaser i avlägsna organ
De olika stegen i TNM-skalan, enligt vilka läkare väljer den bästa behandlingen och bestämmer prognosen, är:
- grad 0 - karcinom in situ, dvs en form som inte överstiger epidermis och inte infiltrerar
- Grad I - i detta skede är det inga lymfkörtlar inblandade, inga metastaser, och tumören, om den är sårad, överstiger inte 1 mm i tjocklek, och om det inte finns någon sårbildning, överstiger den inte 2 mm
- steg II - melanom förekommer endast lokalt; denna klass är uppdelad i 3 grader, beroende på tjockleken på den primära lesionen:
A - lesion med sår upp till 2 mm tjock, och icke-sårskada upp till 4 mm
B - lesion med sår upp till 4 mm tjock, utan sår kan vara större
C - tjockleken på lesionen med sår överstiger 4 mm - steg III - metastaser till regionala lymfkörtlar; det är viktigt att bestämma deras antal och typ av infiltration
- Steg IV - det mest avancerade stadiet av sjukdomen, där metastaser förekommer i avlägsna organ som lungor eller lever.
Dessutom spelar skalor för att bedöma djupet av melanominfiltration en viktig roll vid diagnosen melanom. De är:
- Breslow skala
Steg I - infiltrationsdjup <= 0,75 mm
Steg II - infiltrationsdjup 0,76-1,5 mm
Steg III - infiltrationsdjup 1,51-3,99 mm
Steg IV - infiltrationsdjup> = 4 mm
- Clarks skala
Grad I - infiltrationen är begränsad till epidermis
Steg II - infiltration som upptar det övre papillära lagret i huden
Steg III - infiltration som täcker hela papillerskiktet
Steg IV - infiltration som upptar hudens retikulära skikt
Grad V - infiltration involverar den subkutana vävnaden
De kliniska stadierna av melanom presenteras i tabellen nedan:
| Grad | Karakteristisk |
| 0 | form som inte överstiger epidermis och icke-infiltrerande karcinom in situ |
| OCH | ingen lymfkörtel involvering, inga metastaser, en tumör med ett sår inte tjockare än 1 mm eller inget sår <2 mm |
| II | ingen lymfkörtel involvering, inga metastaser, det finns 3 steg (IIA, IIB, IIC), där den avgörande egenskapen är tjockleken på den ursprungliga lesionen |
| III | metastaser till regionala lymfkörtlar |
| IV | metastaser i avlägsna organ, t.ex. lungor och lever |
Vid diagnos är hudmelanom en lokal lesion hos cirka 80% av patienterna och kännetecknas av en mycket låg risk för återfall (3-15%). Det regionala utvecklingsstadiet förekommer främst i cirka 15%, medan generaliseringsfasen - hos cirka 5% av patienterna.
Melanom: behandling
De totala årliga indirekta kostnaderna för melanom (negativ påverkan av sjukdomen på yrkesmässig aktivitet) uppgår till cirka 250 miljoner zloty (med beaktande av diskontering, dvs. lägre nuvärde av framtida kostnader, normalt uttryckt som en standardränta på 5% per år) eller cirka 380 miljoner zloty (utan rabatt). De allra flesta indirekta kostnaderna härrör från för tidig dödlighet före pensionsperioden.
Melanom ligger på 20: e plats när det gäller antalet cancerdödsfall i Polen, med det europeiska genomsnittet på 17: e plats!
Det första steget i behandling av melanom är kirurgi. Den består i en radikal excision av tumören med en marginal av frisk hud 1 cm bred för melanom upp till 2 mm tjock.
När tjockleken på infiltrationen är större än 2 mm avlägsnas 2-3 cm frisk hud, med en marginal som är större än två centimeter, vilket minskar lokal återfall men inte förbättrar överlevnadsgraden. Kirurgen måste också ta bort den ytliga fascien för att se till att inga cancerceller finns kvar i den.
Om lymfkörtlarna förstoras kommer de också att tas bort. När det gäller små tumörer avlägsnas inte fascia utan endast sentinelnoden bedöms, dvs. den första noden i lymfkärlens väg som leder från tumörsidan mot det regionala lymfsystemet. Nästa steg i operationen är att stänga såret. Om kirurgen har fått ta bort mycket hud krävs en hudtransplantation, som vanligtvis tas från låret.
I avancerad form - när melanom har passerat hud-epidermalbarriären och kommit in i lymfkörtlarna eller andra organ (spridd melanom) - förutom kirurgi krävs stödjande behandling. Beroende på patientens tillstånd används följande:
- kemoterapi
- immunterapi
- strålbehandling
De senaste åren har gjort ett genombrott i behandlingen av melanom. Anledningen till detta var upptäckten av sambandet mellan BRAF-genmutationen och progressionen av melanom. Denna kunskap har möjliggjort utvecklingen av en molekylärt riktad behandling som innebär att det onormala proteinet som kodas av den mutanta BRAF-genen blockeras. Denna gen finns hos mer än hälften av melanompatienterna. Ett nytt läkemedel (vemurafenib) fungerar genom att stänga dörren för cancerceller - de kan inte matas och dö programmerade. Tack vare detta blir tumören inte större. Terapin är effektiv på 90 procent. sjuk.
- prefusion kemoterapi
Isolerad lemperfusionskemoterapi används när metastaser har inträffat i huden eller subkutan vävnad, men mer än 2 cm från kanten av den primära tumören. Terapin är baserad på administrering av höga doser av anti-cancerläkemedel till extremiteten isolerad från den systemiska cirkulationen. Därefter värms lemmen till 41-42 ° C, vilket gör att den kan förstöra cancerceller.
- strålbehandling
Strålbehandling används för att behandla melanom när patienten inte kan (eller inte går med på) kirurgi, och som lokal behandling när radikal kirurgi inte är möjlig.
Strålbehandling används också som en adjuvansbehandling efter operationen när man misstänker att tumören inte har avlägsnats helt av tekniska skäl. Det är också en metod för palliativ behandling när benmetastaser har inträffat.
I ögonkulans melanom är strålbehandling en adjuvansbehandling. I melanom används kemoterapi inte rutinmässigt som en adjuvansbehandling efter operationen. Anledningen är den låga effektiviteten hos traditionell kemoterapi. Om en läkare beslutar att administrera det gör de vanligtvis det för att lindra symtomen på cancer i de avancerade stadierna av sjukdomen.
- riktad terapi
Riktad terapi väcker stora förhoppningar bland patienter med metastaser och bland läkarna själva. Moderna droger fungerar på många sätt. De kan neutralisera det mutanta BRAF-proteinet och därmed stoppa tillväxten av cancerceller. De kan också stoppa sjukdomar som härrör från mutationer i C-kit-genen genom att hämma dess proteiner som signalerar till celltillväxt.
I modern onkologi är det också möjligt att kombinera nya läkemedel med de som framgångsrikt används i andra typer av cancer och få en tvåstegs sprängeffekt. En sådan cocktail stimulerar sina egna immunceller, som aktivt bekämpar cancer och förstör befintliga cancerceller samtidigt.
Varning! Immunterapi, särskilt med användning av biomodulatorer som interferon, även i kombination med kemoterapi, ger inte de förväntade resultaten. Det liknar vacciner, som inte har visat sig vara ett effektivt vapen mot melanom.
Spridt (generaliserat) kutant melanom: behandling
Behandling av avancerad kutan melanom är svår och ger ofta inte de förväntade resultaten. Vissa patienter med spridd melanom använder konventionella behandlingsmetoder - kemoterapi med enstaka läkemedel (dekarbazin, temozolomid, nitrosoureaderivat, platinaföreningar, taxoider, färgämnesalkaloider, etc.) och multidrogprogram (CDBT, BOLD, CVD, PC etc.
Cancerimmunterapi med användning av cytokiner (interferon alfa2b, interleukin-2) och monoklonala antikroppar mot CTLA4 (ipilimumab) såväl som biokemoterapi som består i kombination av kemoterapi och immunterapi är också möjliga.
Vid behandling av patienter med generaliserat kutan melanom används också experimentella behandlingar för melanom (patienter behandlas i kontrollerade kliniska prövningar) och då kan det vara:
- forskning om nya cytotoxiska läkemedel (paklitaxel bunden till nanopartiklar, natrium tasisulam, sagopilon, etc.)
- använda gamla läkemedel i en ny roll (t.ex. metronomisk kemoterapi - ett försök att få en antiangiogen effekt genom att ändra administreringssättet)
- terapi med molekylärt riktade läkemedel (BRAF-proteinhämmare, MEK-hämmare, HSP-hämmare, KTI-hämmare, PI3K / Akt / TOR-hämmare, proteasomhämmare)
- experimentell immunterapi (aktiv: vacciner, interleukin-12, TNF, tremelimumab och passiv: användning av TIL-, LAK-celler)
Melanom: adjuvant terapi
De kliniska riktlinjerna inkluderar ett antal innovativa terapier - immunterapi och molekylärt riktade terapier. Tillämpligheten av specifika läkemedel / terapeutiska regimer beror på scenen för melanom, närvaron av mutationer och behandlingslinjen.
Under de senaste åren förtjänar adjuvant terapi av melanom särskild uppmärksamhet - behandlingen appliceras omedelbart efter resektion, och inte bara efter att sjukdomen har återkommit.
Lovande resultat från kliniska prövningar tyder på att systemisk adjuvansbehandling hos patienter med högriskmelanom kommer att bli den terapeutiska standarden inom en snar framtid.
Vad handlar det egentligen om? Adjuverande terapier är de så kallade kompletterande, som används omedelbart efter kirurgisk behandling
för att minska risken för sjukdomsåterfall (lokal återfall och avlägsna metastaser), vilket förbättrar patientens prognos.
Minskningen av risken för återfall eller död med adjuvant behandling i kliniska prövningar varierar från 25% till 51%. Det finns flera alternativa adjuvansterapier för vilka kliniska prövningar har utformats annorlunda. Pembrolizumab, dabrafenib i kombination med trametinib och ipilimumab (endast registrerat av US Food and Drug Administration i denna indikation) jämfördes med placebo, medan nivolumab - med den aktiva komparatorn (ipilimumab).
Melanom: prognos
Tidig identifiering av den primära lesionen (biopsi exkluderar den primära lesionen) och metastaser till regionala lymfkörtlar (sentinel nodbiopsi) erbjuder en unik möjlighet att bota hudmelanom. Vid tidpunkten för diagnos är hudmelanom lokaliserat hos cirka 80 procent av patienterna, regionalt hos 15 procent och generalisering hos 5 procent av patienterna.
Tyvärr är framstegen i adjuvans och palliativ behandling hos patienter med metastaserat melanom fortfarande otillfredsställande. De 5-åriga överlevnadsgraden är 60-90 procent i tidigt melanom, 20-70 procent i regionalt stadium och 5-10 procent i generaliserad fas.
Den bästa prognosen finns hos patienter med metastaser i huden, subkutan vävnad och avlägsna lymfkörtlar.
Följande faktorer har en negativ inverkan på prognosen: infiltrationens tjocklek - risken för återfall och ogynnsam prognos ökar med varje millimeter av infiltrationsdjupet för det primära melanom och uppkomsten av sår vid platsen för det primära melanom. Ökad koncentration av LDH (laktatdehydrogenas) hos patienter med diagnostiserad spridning är en mycket ogynnsam prognostisk faktor, oavsett antal och plats för metastatiska lesioner.
Nästan 1/3 av patienterna med melanom dör i Polen
- I Australien lider nästan 8-10 gånger fler av melanom än i Polen, men samma antal dör. Där upptäcktes det mycket tidigare. Australierna vet att du bör observera din hud och rapportera till läkaren mycket tidigare - säger nyhetsbyrån Newseria Piotr Rutkowski, onkologkirurg, chef för mjukvävnads-, ben- och melanomkliniken vid Oncology Center - Instytut im. Maria Skłodowskiej-Curie i Warszawa, ordförande för vetenskapliga rådet för Czerniak Academy vid det polska samhället för onkologisk kirurgi. - 80 procent patienter botas, men det är fortfarande värre än i Tyskland eller USA, för vi börjar från en värre punkt - med en genomsnittlig tjocklek på 1,8 mm, och i USA och Tyskland är medeltjockleken 0,8 mm. Detta gör våra resultat värre.
Källa: lifestyle.newseria.pl
Värt att vetaHur kan jag undvika melanom? Rekommenderad av prof. Lidia Rudnicka, chef för Dermatologikliniken vid inrikesministeriet i Warszawa.
- Skyddar kläderna mot strålar?
Ja, men bara upp till en punkt. Titta bara på dem mot ljuset. Det genomskinliga tyget släpper igenom strålarna. Kläder tros skydda som filter 15. Så det räcker inte bara att täcka över, även om det är mycket nödvändigt.
- Vilka mol bör få oss att besöka en hudläkare?
Födelsemärken som växer snabbt. De är över 6 mm i diameter, oregelbundna, asymmetriska i form, med ojämna kanter. De byter färg: från gråbrun till svart. Oftast är melanom mörkbrunt eller svart, men hudfärgat melanom händer, och detta är det farligaste eftersom det märks och erkänns senast.
- Finns melanom bara på födelsemärken?
Oftast. Men det kan också utvecklas på jämn hud. Det kan också uppstå i kroppen, varhelst det finns melanocyter, dvs. celler som producerar hudpigmentet, melanin. De finns också på slemhinnorna i könsorganen och munnen. Melanocyter, som kan göra dig arg, är också på ögongloben, så glöm inte att bära solskyddsmedel.
- Tar vi alltid bort ett störande födelsemärke?
Förebyggande tar vi bort molar som utsätts för konstant irritation: i hårbotten, fötterna och i könsorganet. Om vi misstänker melanom tar vi bort det snabbt.
- Är proceduren för borttagning av mullvadder komplicerad?
Det tar cirka 30 minuter, det görs under lokalbedövning och omedelbart därefter kan du återgå till dina dagliga uppgifter. Upp till tre födelsemärken tas bort samtidigt.
- Det finns alltid ett ärr efter att ha klippt en mullvad?
Såret i ansiktet, på halsen, på baksidan av handen är stängt med lim eller en så kallad remsa. Efter proceduren finns det nästan inget spår. Ärret förblir där suturerna placeras (på tjockare hud som blir spänd).
- Riskerar vi också melanom när vi använder solarium?
Ja, ännu mer än att sola i solen utan solskyddsmedel. Världshälsoorganisationen har presenterat rekommendationer för dem som använder solarium. Först och främst är denna metod för garvning endast för friska människor. För det andra föreslår WHO att det bör undvikas av personer med mycket skön hy, många pigmenterade fläckar på huden och många fräknar. Det är också viktigt att förbereda huden ordentligt: fukta den intensivt. Experter föreslår slutligen att vi inte ska spendera mer än 23-30 minuter i solarium om året!
- Hudtest - hur ofta?
Friska människor under 40 år som inte har mol bör testa sin hud vart tredje år. Äldre varje år. Men om någon har många födelsemärken bör de kontrolleras var tredje månad. Du måste titta själv om de växer, ändrar form och färg. Om vi märker något liknande detta visar vi alltid de förändrade födelsemärkena för läkaren. Helst en hudläkare.
Källor:
- Hudmelanom - redigerad av: Piotr Rutkowski, Piotr J. Wysocki, författarlag: Piotr Rutkowski, Piotr J. Wysocki, Anna Nasierowska-Guttmejer, Urszula Grzesiakowska, Krzysztof Herman, Zbigniew I. Nowecki, Wojciech Polkowa, Ewa, Ewa, Ewa , Renata Zaucha, Lidia Rudnicka, Maciej Krzakowski
- Nationella cancerregistret





---ywienie-i-opieka-ile-yje-winka-morska.jpg)






 Se fler bilder Melanom 4 Melanom är en hudcancer som fortfarande är svår att behandla effektivt. Förebyggande spelar den viktigaste rollen i kampen mot den
Se fler bilder Melanom 4 Melanom är en hudcancer som fortfarande är svår att behandla effektivt. Förebyggande spelar den viktigaste rollen i kampen mot den