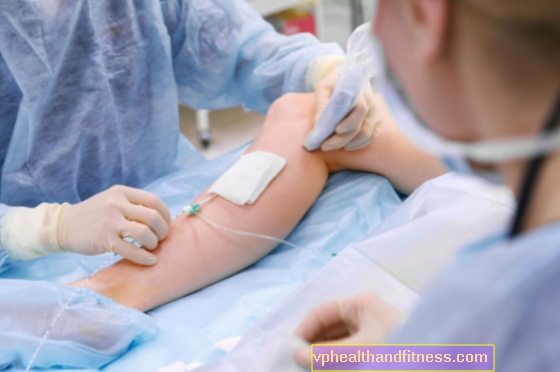
Benmärgstransplantation är den mest effektiva behandlingen för leukemi. En frisk benmärg som administreras till en patient återställer hematopoetisk vävnad i patientens kropp. Men vad som behövs är en benmärgsgivare - en man som är villig att frivilligt genomgå ett inte alltför komplicerat medicinskt ingrepp. Vad är indikationerna för en benmärgstransplantation? Hur går förfarandet? Vilka komplikationer kan uppstå?
Innehållsförteckning
- Transplantation (transplantation) av benmärgen: typer
- Transplantation (transplantation) av benmärgen: val av givare
- Benmärgstransplantation: förbereda givaren för operation
- Benmärgstransplantation: förbereda patienten för operation
- Benmärgstransplantation: skörda celler för transplantation
- Benmärgstransplantation: indikationer för transplantation
- De vanligaste indikationerna för auto- och allotransplantation
- Benmärgstransplantation: en kurs
- Transplantation av benmärgen: komplikationer
- Avslag av transplanterad benmärg
- Prognos för patienter som genomgår transplantation
Benmärgstransplantation är ett förfarande som utförs på sjukhus, och består i att transplantera patienten med hematopoetiska stamceller. Deras uppgift är att återuppbygga patientens hematopoetiska system, skadat under en icke-neoplastisk eller neoplastisk sjukdom.
Hematopoetiska stamceller kan erhållas inte bara från benmärg utan också isoleras från perifert blod eller navelsträngsblod.
På grund av de samlade cellernas ursprung finns det 3 typer av transplantationer:
- autogen transplantation (givaren av stamceller är patienten själv)
- syngenisk (dvs. isogen, när givaren av stamceller är patientens identiska tvillingbror)
- allogen transplantation (givaren av stamcellerna är en orelaterad eller besläktad person, men inte mottagarens identiska tvilling)
Transplantation (transplantation) av benmärgen: typer
Klassificering av benmärgstransplantation efter det transplanterade materialets ursprung:
AUTOGEN transplantation (auto-HSCT, auto-hematopoietisk stamcellstransplantation)
Det är ett förfarande som involverar transplantation av patientens egna hematopoietiska stamceller, tagna från honom före användning av myelosuppressiv behandling, det vill säga förstöra benmärgen.
Fördelar med autogen transplantation:
- erbjuder möjligheten att använda myeloablativ behandling, med mycket höga doser av kemoterapi eller strålbehandling; effekten av sådan terapi är fullständig, irreversibel förstörelse av benmärgen där den neoplastiska processen äger rum; en sådan behandlingsmodell är fördelaktig hos patienter som kämpar med sjukdomar som är mottagliga för höga doser av cytostatika
- låg risk för allvarliga komplikationer efter transplantation; transplantat mot värdsjukdom (GVHD) ses inte eftersom patienten transplanteras med sina egna hematopoetiska stamceller som samlats in tidigare
- ingen risk för transplantatavstötning eftersom patientens egna vävnader transplanteras
- inget behov av immunsuppressiv behandling efter transplantation
- mottagarnas övre åldersgräns är 70 år, medan den slutliga kvalificeringen för förfarandet inte bara tar hänsyn till patientens ålder utan också till hans allmänna tillstånd, förekomsten av samtidigt sjukdomar och utvecklingen av den neoplastiska sjukdomen
Nackdelar med autograft:
- en behandlingsmetod som används hos patienter med neoplastiska tumörer med låg massa med låg sjukdomsutveckling - annars finns det en risk för otillräcklig rengöring av det transplanterade materialet från neoplastiska celler och oavsiktlig återimplantation, vilket kan resultera i återfall av sjukdomen
- det finns ingen gynnsam transplantat versus leukemi (GvL) reaktion
- det finns en hög risk för återfall (cirka 45%)
ISOGENISK (SYNGENISK) ÖVERFÖRING
Denna procedur är baserad på transplantation av patientens hematopoetiska stamceller som tagits från hans tvillingbror. Det är mycket viktigt att syskon är genetiskt identiska, dvs. de måste komma från en tvillinggraviditet (homozygot).
ALLOGEN transplantation (allo-HSCT)
Detta är ett förfarande där transplantationen kommer från en person som inte är patientens identiska tvilling. Stamcellsgivaren måste vara kompatibel med mottagaren för HLA-antigener, kan eller inte vara relaterad till dem.
För närvarande utförs de allra flesta transplantationer med användning av material som samlats in från orelaterade givare.
Fördelar med allogen transplantation:
- möjliggör användning av tidigare kemo- eller radioterapeutisk behandling i doser som kommer att orsaka fullständig förstörelse av den sjuka benmärgen, liknande autogen transplantation
- benmärg transplanteras från en frisk donator, så det finns ingen risk för kontaminering av transplantatmaterialet med cancerceller och återfall av sjukdomen
- du kan få en gvL-reaktion (graft versus leukemia)
- det finns en liten risk för återfall (cirka 10%)
Nackdelar med allogen transplantation:
- utförs hos personer upp till cirka 60 år
- livshotande komplikationer kan utvecklas i mottagarens organism på grund av transplantation av främmande vävnader och celler som tagits från en givare; så många som 10-30% av patienterna som genomgår proceduren uppvisar biverkningar, som framför allt inkluderar transplantat mot värdsjukdom (GvHD) eller opportunistiska infektioner
- Det kan vara svårt att hitta en kompatibel givare
- På grund av transplantationen av främmande vävnader finns det en risk för transplantatavstötning
- behovet av immunsuppressiv behandling efter transplantation
Transplantation (transplantation) av benmärgen: val av givare
Valet av en donator för allogen benmärgstransplantation avser det viktigaste histokompatibilitetskomplexet (MHC), som inkluderar många gener som kodar för humana leukocytantigener (HLA).
Korrekt val av givare är avgörande för att proceduren ska lyckas. Annars är det stor sannolikhet för många livshotande komplikationer för mottagaren, såsom transplantat mot värdsjukdom (donatorceller känner igen mottagarens vävnader som främmande och förstör dem) eller transplantatavstötning.
Det är värt att notera:
- blodgruppskompatibilitet krävs inte mellan givare och mottagare
- det finns ingen specifik övre åldersgräns utöver vilken en hematopoetisk stamcell inte får doneras
- transplantatmottagaren och donatorn behöver inte vara av samma kön, det finns inga kontraindikationer för benmärgstransplantation från en kvinna till en man och vice versa
Vanligtvis är märggivaren en besläktad person, oftast patientens syskon, eftersom det då är högst chans att full HLA-överensstämmelse med mottagaren.
I en situation där ingen antigen-kompatibel familjedonator har hittats för mottagaren är det nödvändigt att söka efter en orelaterad givare. Detta är möjligt tack vare det globala registret över volontärer som har förklarat sig beredda att donera hematopoetiska celler.
Benmärgstransplantation: förbereda givaren för operation
Innan benmärgen samlas in från en givare måste läkaren vara säker på att benmärgen är frisk och att ingen infektion eller neoplastisk process utvecklas i hans kropp. Kravet är att utföra:
- detaljerade laboratorieblodprover
- elektrokardiografitest (EKG)
- bröst radiografi
- ultraljud i buken
Dessutom bör infektion med humant immunbristvirus (HIV), hepatitvirus, cytomegalovirus (CMV) och Epstein-Barr-virus (EBV) uteslutas i givaren.
Benmärgstransplantation: förbereda patienten för operation
Varje typ av hematopoietisk stamcellstransplantation kräver användning av läkemedel som minskar mottagarens immunitet, varför det är så viktigt att utesluta alla möjliga infektionskällor och ett gott allmänt tillstånd hos patienten innan proceduren påbörjas.
Kvalificering för transplantation bör bland annat innefatta:
- en grundlig bedömning av tumörstadiet
- genomföra detaljerade laboratorietester för att bedöma leverens och njurarnas funktioner
- undersöka effektiviteten i hjärtat och lungorna
- för att utesluta infektioner med HIV, CMV, EBV och hepatitvirus
Du bör inte glömma ett uppföljningsbesök hos tandläkaren, specialistgynekologen och ÖNH-specialist.
Benmärgstransplantation: skörda celler för transplantation
Hematopoetiska stamceller kan samlas upp från benmärg, perifert blod eller navelsträngsblod.
Benmärgscellerna från givaren samlas under operationssalens förhållanden, under narkos.
Förfarandet består i upprepad nålpunktering av donatorns bäckenben (exakt den bakre, övre ryggryggen).
Cirka 15-20 ml / kg av benmärgsmottagarens kroppsvikt bör tas, dvs. cirka 1-1,5 liter.
Endast i denna mängd material kommer det att finnas tillräckligt med stamceller för rekonstruktion av mottagarens märg (över eller lika med 2x106 / kg av mottagarens kroppsvikt).
Benmärgstransplantation: indikationer för transplantation
Indikationer för transplantation av hematopoietiska stamceller i enlighet med rekommendationerna från Europeiska gruppen för blod- och benmärgstransplantation.
Tumörer i hematopoetiska och lymfsystem
- akut myeloid leukemi
- akut lymfoblastisk leukemi
- myelodysplastiska syndrom
- kronisk myeloid leukemi
- spontan benmärgsfibros
- diffust stort B-celllymfom
- Burkitt lymfom
- mantelcellslymfom
- follikulärt lymfom
- kronisk lymfocytisk leukemi
- T-cell lymfom
- Hodgkins lymfom
- multipelt myelom
Solida tumörer:
- tumörer från reproduktiva celler
- klar cellkarcinom i njuren
- neuroblastom
- äggstockscancer
Icke-cancerösa sjukdomar:
- aplastisk anemi
- nattlig paroxysmal hemoglobinuri
- Fanconi anemi
- Blackfan och Diamond anemi
- thalassemia major
- sicklecellanemi
- medfödda metaboliska störningar
- autoimmuna sjukdomar (systemisk lupus erythematosus, reumatoid artrit, blandad bindvävssjukdom)
- multipel skleros
- amyloidos (amyloidos)
De vanligaste indikationerna för auto- och allotransplantation
Indikationer för AUTO-HSCT
- akut myeloid leukemi
- akut lymfoblastisk leukemi
- myelodysplastiska syndrom
Indikationer för ALLO-HSCT
- plasma myelom
- icke-Hodgkin-lymfom
- Hodgkins lymfom
Benmärgstransplantation: en kurs
Steg I - konditionering
Benmärgstransplantationsproceduren börjar med införandet av intensiv anti-cancerterapi, som kallas konditionering. Det syftar till att förstöra inte bara cancercellerna utan också benmärgsmottagarens lymfocyter, vilket kan orsaka avstötning av transplantationen.
Konditionering består i att till mottagaren administrera sådana höga doser av kemoterapeutiska medel eller kombinerad kemoterapi med strålbehandling som inducerar irreversibel benmärgsförstöring. Detta är en myeloablativ behandling.
De viktigaste komplikationerna med denna terapi inkluderar:
- sänka immuniteten och känsligheten för infektioner
- illamående
- kräkningar
- inflammation i mag-tarmslemhinnan
- utseendet på blodiga slag
- håravfall
Det är viktigt att informera patienter om möjligheten att deponera spermierna i en spermiebank och frysa äggen, eftersom sådan intensiv behandling kan leda till förlust eller signifikant minskning av fertiliteten.
Steg II - implantation
Stamcellerna som samlats in från givaren transplanteras i mottagaren genom en central intravenös infusion, det vill säga med hjälp av en punktering i en av de centrala venerna som är etablerade i operationssalen.
Steg III - tidig period efter transfusion
Ett typiskt inslag i den tidiga posttransfusionsperioden är förekomsten av pancytopeni, dvs. en minskning av antalet morfotiska element i blodet - erytrocyter, blodplättar och leukocyter.
Steg IV - benmärgsregenerering
Transplantation av benmärgen: komplikationer
Graft versus host sjukdom (GvHD)
- akut GvHD (aGvHD)
Akut transplantat mot värdsjukdom inträffar inom 100 dagar efter transplantation. Det härrör från en attack från donator T-celler, dvs. celler i immunsystemet, mot mottagarens vävnader.
Akut GvHD-sjukdom kan lösa sig eller bli kronisk. Det är värt att nämna att detta är den främsta orsaken till dödlighet efter transplantation!
Trots valet av HLA-kompatibla givare kan GvHD och tidig transplantatavstötning inträffa eftersom det finns många andra antigena determinanter kodade på andra kromosomer som inte rutinmässigt testas.
aGVHD är en relativt frekvent reaktion, observerad hos cirka 40-70% av patienterna, därför är det så viktigt att ofta övervaka tillståndet hos patienter som genomgår proceduren.
Tre karakteristiska symtom som är typiska för en tidig GvHD-reaktion beskrivs:
- hudförändringar som rodnad, blåsor, generaliserad erytroderma
- leversvikt, initialt endast med laboratorieavvikelser (ökat alkaliskt fosfatas- och bilirubinnivåer)
- vattnig diarré
Förebyggande av den akuta transplantatet mot värdreaktionen är främst beroende av rätt val av vävnadsgivaren i HLA-systemet.
- kronisk (cGvHD, kronisk GvHD)
Kronisk transplantat kontra värdsjukdom inträffar mer än 100 dagar efter hematopoietisk stamcellstransplantation. Det förekommer hos cirka 33% av allotransplantatmottagare från relaterade givare, men förekommer inte hos autogena transplantatmottagare.
Givar-T-celler är ansvariga för att utveckla detta svar hos mottagare, eftersom de känner igen mottagarens vävnader som främmande och förstör dem.
Kronisk GvHD-sjukdom drabbar många organ, symtom inkluderar förändringar i hud och slemhinnor, sjukdomar i ögat, lever, lungor samt patologier i mag-tarmkanalen.
Det är värt att nämna att dödligheten under kronisk GvHD är mycket lägre än vid akut GvHD. En skillnad görs mellan en begränsad och generaliserad form av kronisk transplantat mot värdsjukdom.
- Klassificering av kronisk sjukdom - transplantat mot mottagare
| Begränsad kronisk GvHD | Begränsat hudinverkan |
| Generaliserad kronisk GvHD | Allmänt hudinvolvering |
Transplantat versus leukemi (GvL) sjukdom
Transplantatet mot leukemi-reaktionen observeras hos mottagare av allotransplantat, dvs. en situation där hematopoetiska stamceller kommer från relaterade eller orelaterade givare.
Det uppstår på grund av införandet i mottagarens kropp av celler i givarens immunsystem, T-lymfocyter och NK-celler, som känner igen och förstör de återstående cancercellerna i mottagarens kropp.
Inflammation i slemhinnorna
Gastrointestinal mukosit är den vanligaste komplikationen som observerats hos patienter som genomgår benmärgstransplantation orsakad av användning av intensiv kemoterapi före operation.
De viktigaste symptomen är flera munsår, illamående, smärtsamma magkramper och diarré. På grund av svår smärta vid sväljning är det viktigt att börja parenteral näring.
Allvarlig pancytopeni
Patienter som genomgår benmärgstransplantation har ofta ett minskat antal perifera blodvärden, dvs. röda blodkroppar, leukocyter och blodplättar. Detta kan leda till att:
- svår, livshotande anemi som kräver en transfusion av RBC (koncentrerade röda blodkroppar)
- blodkoagulationsstörningar, manifesterade beroende på graden av trombocytopeni: ekymos, blödning, näsa eller öronblödning
- svåra bakterie-, svamp- eller virusinfektioner som kräver administrering av antibiotika, antifungala läkemedel respektive antivirala läkemedel
Infektioner
På grund av den minskade immuniteten är människor efter benmärgsstamcellstransplantation mer mottagliga för bakterie- och virusinfektioner, såväl som svampinfektioner. De patogener som oftast upptäcks hos mottagare inkluderar:
- bakterier: pneumokock, Hemophilus influenzae
- virus: cytomegalovirus, virus i gruppen Herpes
- svamp: Candida, Aspergillus, Pneumocystis carinii
Avslag av transplanterad benmärg
Benmärgstransplantatavstötning är en allvarlig komplikation som ses hos mottagare som genomgår allogen transplantation och förekommer inte hos autologa transplantatmottagare (egen benmärg samlas före intensiv behandling).
Detta är en situation där de transplanterade hematopoetiska stamcellerna inte börjar sprida sig och differentiera, dvs processen för hematopoies börjar inte.
Prognos för patienter som genomgår transplantation
Återfall av sjukdomen har rapporterats i litteraturen mycket oftare hos autologa transplantatmottagare än hos allotransplantatmottagare. Detta beror troligen på det faktum att i fallet med egen benmärgstransplantation sågs ingen transplantation mot leukemi, vars utbildning är mycket gynnsam.
-szpiku-kostnego-wskazania-przebieg-powikania.jpg)